こんにちは♪
看護ログのスペシャルアドバイザー
看護師歴25年のすずこです(*’∀’*)
集中治療では重症な患者が多く、一般病棟ではあまり見ることのない機械がたくさんあります
その中でも、気管内挿管をして人工呼吸器につながっている患者はとても多いと思います。
気管内挿管をしていると、鎮痛剤や鎮静剤を投与するため、患者とのコミュニケーションはできません。
私は集中治療に異動になってすぐの頃は、ただただ患者を見ているだけしかできませんでした。
自分ではどうしようもできず、何を観察すれば良いのかわからない。先輩看護師や医師と会話にもついていけず、精神的にかなりきつかった記憶があります。
今回は、そんな患者の気持ちを読み取り、集中治療に興味を持てるような方法を紹介したいと思います。
気管内挿管をしている患者はつらい

気管内挿管といっても、いろんな患者さんがいます。
- 外傷
- 意識障害
- 手術後
など、重症な患者ほど人工呼吸器を使用していることが多いです。
もちろん気管内挿管をする時には、しっかりと鎮痛剤と鎮静剤を使用し、患者の苦痛がないように行います。
しかし、その後も気管内挿管の状態は続きますし、外傷や手術後は疼痛を伴います。
気管内挿管がされていると会話ができないので、看護師に「苦しい」「痛い」と訴えることはできません。
もちろん気管内挿管をされているだけでも喉への負担は大きく、痛みや違和感を伴います。
このつらさが続くと、患者は自分で管を抜こうとしたり、暴れたりすることがあります。いわゆる「せん妄状態」ですよね。
なので看護師は、患者がつらいかどうかを判断し、患者に事故が起こる前に医師に報告しなければなりません。
では、どうやって患者がつらいかを判断したら良いのでしょうか?
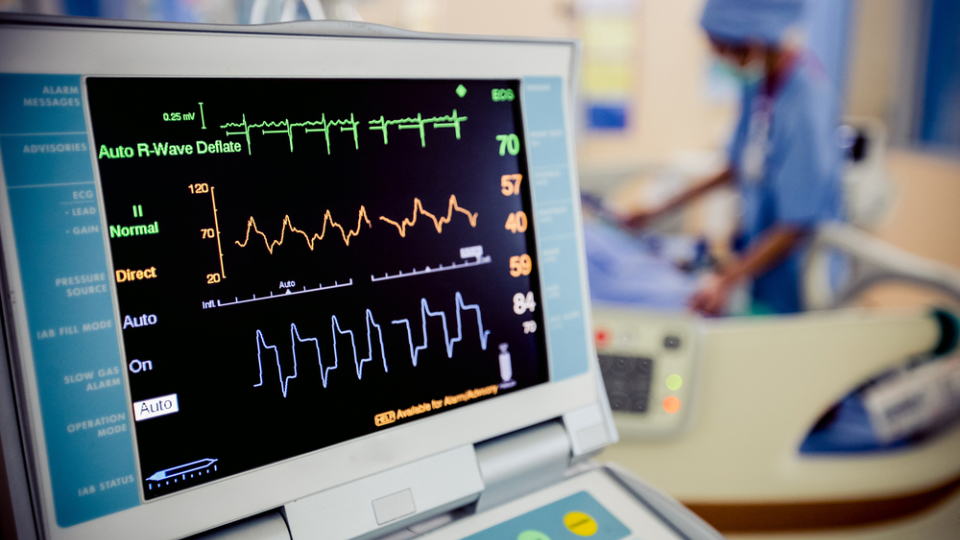
患者はつらいと脈拍、血圧、呼吸数が上昇する
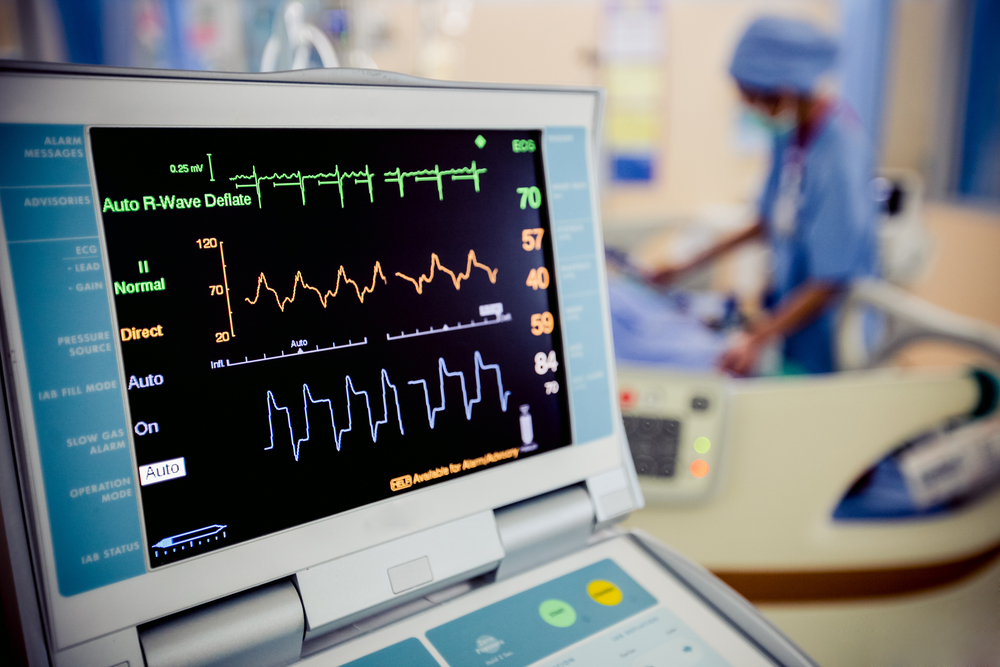
集中治療室の看護師は、常に患者が見える位置にいるのが基本です。そしてそこでは、バイタルサインを見たまま記録するだけでは足りません。
集中治療室に配属された新人看護師や異動1年目の看護師は、重症な患者に圧倒され、ただ業務をこなすだけでもいっぱいだと思います。
しかし、集中治療室で仕事をしていくうえで大切なのは、患者をただ見るだけではなく、ポイントを意識しながらしっかりアセスメントをしていくことです。
これは一般病棟の看護師より、高い能力を求められます。
人は痛みや苦しみを感じると脈拍や血圧が上昇したり、呼吸数が上がったります。もちろん、気管内挿管をしている患者も同じです。
気管内挿管をしている患者さんは鎮痛剤、鎮静剤を投与しているので大きな感情表出することはできません。
それでも毎時間患者を見ていると、いつもより脈拍や血圧、呼吸数が違うなと感じることはあります。
それが、気管内挿管をしている患者の訴えです。
身体は正直です、脳が死んでいなければ、痛みや苦しみというのは症状として現れるのです。
モニターを確認しアセスメントしよう

集中治療室では、常に大きなモニターで心電図や動脈圧、呼吸数が表示されています。これは急変しないかどうか見ているだけではありません。
清拭したり体位変換したりするときにも確認して下さい。少しの体動で患者の循環動態が変動することはあります。
循環動態の変動は要チェック
変動するということは、
- 痛みがある
- 鎮静が浅い
という可能性があります。
痛みがあり循環動態が変動するならば、投与している鎮痛剤を増量するか、体動時に鎮痛剤を頓用で使用することを考えます。
鎮静が浅い時は鎮静剤を増量することを考えますが、現在の医療では、深鎮静にする必要はありません。
日中であれば特に昼夜のリズムを整えるために鎮痛剤のみで、覚醒させることも考えます。
しかし、呼吸数が上がっている時は苦しいときが多いので、無理に覚醒させずしっかり状態が良くなるまで鎮静して休んでもらいましょう。
無理がないか呼吸数をチェック
呼吸数が多くなると酸素消費量が増加するので身体に良いことはありません。
実際に、私も覚醒をなるべくさせようと日中鎮静を浅くしていた患者を見ていましたが、徐々に呼吸回数が多くなりました。
その時の私はまだ経験が浅く、覚醒させることが良いことと思っていましたが、その患者は呼吸数増加から酸素消費量が増え、脈拍が上がり血圧が下がり、状態が悪くなってしましました。
基本的に重症な状態ではあるので、無理をしてしまうとすぐに身体が破綻してしまうということを、私はこの時学ぶことができました。
常にモニターで確認し、その数字を見てしっかりアセスメントしていくことが大切です。
鎮静剤と鎮痛剤の併用が大切
私が手術後の患者の対応をした時ですが、術後に明らかに脈拍と血圧の上昇が見られました。
手術後であったため、覚醒に伴うものかと思いました。
痛みは神経を通り頭の中で感じる
医師に報告し、指示通り鎮静剤を増量したところ、すぐに脈拍や血圧が落ち着き問題なく経過しました。
翌日、予定通り抜管することが出来ましたが、その患者に状態を確認すると「痛みが強くて眠れなかった」と話すのです。
もちろん、私は鎮静剤増量後に患者が落ち着いて鎮静されていることを確認していますが、実際は違ったのです。
痛みは、神経を通り頭の中で感じることで生じます。
つまり、身体が眠っていても頭の中が覚醒していれば痛みを感じるのです。
とくに手術では身体に侵襲を加えるので、疼痛の強さは大きいです。
苦しいだろうと思って眠らせるために鎮静剤を投与するだけでは、患者は痛みが消失できず、苦痛を伴ったままとなります。
なので、鎮静剤だけでなく鎮痛剤も併用することが大切です。
患者ファーストで考えることが大切
ここ数年で鎮静や鎮痛への概念は変わっており、J-PADに沿ったやり方が主流となっています。
先程も申したとおり、患者がつらくなければ鎮静剤は浅くし、痛みをとってあげることが患者にとっては良いです。
せん妄を予防し、集中治療室を早期退出できるように管理していくことが大切です。
患者が覚醒していると「仕事が進まなくなり嫌だな」と思うこともあると思います。
しかし、この管理ができれば、集中治療の看護がしっかりできていると胸を張れます。
- 痛いのかな?
- 苦しいのかな?
と常に考えてアセスメントしていきましょう。
集中治療はモニターチェックが基本
気管内挿管の患者に対し、何をどうすれば良いか分からなかった人は、まずはモニターを見て、脈拍や血圧、呼吸数を見るところから始めてみましょう。
少しでも変化があれば、なにか異常があることが多いです。どんな場面で変動があるのかを考え、患者の訴えを考えて下さい。
気管内挿管している患者は会話が出来なくても訴えています。その訴えを逃さないようできれば、集中治療は楽しくなりますよ。